За успешното лечение на диабет предпоставка - това се отразява върху всички компоненти на патогенезата. Учените в продължение на много години изучаване на причините и механизмите на развитие на диабет, и е установила редица патофизиологични процеси и фактоои, което в резултат води до хипергликемия.
Това "задейства" диабет?
Захарният диабет е хетерогенна патология, в която се развива комплекс от метаболитни нарушения. Основните характерните черти на диабет тип 2 - инсулин се rezistentonost и лошо функция на бета клетките на различна степен на тежест.
Съвременната научно изследване доказа, че развитието на диабет вземат участие редица фактори и съществената роля на външни, не-генетични фактори играят в развитието на това заболяване.
Сега се докаже, че в патогенезата на диабет тип 2, основна роля се играе от тези фактори са:
- Генетично предразположение - диабет от родители, близки роднини;
- нездравословен начин на живот - лоши навици, ниско ниво на физическа активност, хронична умора, стрес-често;
- храна - с висока енергия и водят до затлъстяване;
- инсулин - нарушение метаболитен отговор на инсулин;
- нарушение на производство на инсулин и повишена продукция на глюкоза от черния дроб.
Ролята на отделните фактоои в патогенезата на диабет
Патогенезата на диабет зависи от типа. Когато диабет тип 2 са наследствени и фактори на околната среда в нея. В действителност, диабет тип 2, генетични фактори са по-важни, отколкото с диабет тип 1. Това заключение се основава на изследване на близнаци.
Преди се е смятало, че честотата на идентични (еднояйчни) близнаци на диабет тип 2, около 90-100%.
Въпреки това, с използването на нови подходи и методи са доказали, съгласуване (съвпадение с наличието на заболяването) в еднояйчни близнаци е малко по-ниска, въпреки че остава относително високо 70-90%. Това представлява значително участие на наследствеността на чувствителността към тип 2 диабет.

Генетично предразположение е важно в развитието на предварително диабет (нарушен глюкозен толеранс). дали човек се развива по-нататъшни диабет зависи от начина му на живот, диета и други външни фактори.
Ролята на затлъстяването и липсата на физическа активност
Честото преяждане и заседналия начин на живот води до появата на затлъстяване и утежни още повече инсулинова резистентност. Това допринася за реализиране на гените, отговорни за развитието на диабет тип 2.
Затлъстяването, особено в корема, играе специална роля, не само в патогенезата на инсулиновата резистентност и идващи от зад метаболитни разстройства си, но също така и в патогенезата на диабет тип 2. Това се дължи на висцерални адипоцити в адипоцити разлика от подкожна мазнина, намалена чувствителност към антилипо-литичен действието на хормона инсулин, и повишена чувствителност на липолитичен действието на катехоламините.
Това обстоятелство води до активирането на липолизата висцерална мазнини слой и първото влизане в кръвообращението на порталната вена и след това системната циркулация, голямо количество свободни мастни киселини. За разлика от подкожна мазнина клетъчен слой на забавящо действие на инсулин, тя помага reesterifikatsii свободни мастни киселини на триглицеридите.
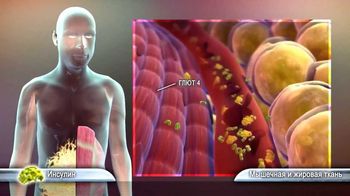
Скелетната мускулна инсулинова резистентност се крие във факта, че те са в покой преимуществено използва свободна мастна киселина. Това предотвратява миоцити използват глюкоза и води до повишени нива на кръвната захар и компенсаторно увеличение на инсулин. Освен това, мастните киселини не дават инсулин свързване към хепатоцити и че нивото на черния дроб инхибира влоши инсулинова резистентност и инхибират действието на хормон на чернодробната глюконеогенеза. Глюконеогенезата води до постоянно повишено ниво на чернодробните производство на захар.
По този начин, порочен кръг - мастни киселини увеличение води до още по-голяма степен на инсулинова резистентност в мускулите, черния дроб и мастната тъкан. Също така води до старта на липолизата, хиперинсулинемия, и следователно до увеличаване на концентрацията на мастна киселина.
пациенти на физическа активност с диабет тип 2 изостря вече съществуващата insulnorezistentnost. В покой състояние превоз на вещества, глюкозен транспортер (GLUT-4) в миоцити рязко намалява. Намалена мускул по време на физически упражнения увеличава миоцити на доставяне на глюкоза, това се случва поради увеличаване GLUT-4 транслокация към клетъчната мембрана.
Причините за инсулинова резистентност
Инсулиновата резистентност при диабет тип 2 - състояние, при което има недостатъчно биологичен отговор на тъканите към инсулин в нормалната концентрация в кръвта. В изследване на генетични дефекти, които определят наличието на инсулинова резистентност, беше установено, че това се случва най-вече на фона на нормалното функциониране на инсулиновия рецептор.
Инсулиновата резистентност се свързва с дисфункция на инсулин на рецептора, и предварително receptoral ниво postreceptor. Рецептор инсулинова резистентност се свързва с недостатъчен брой рецептори върху клетъчната мембрана, както и промяна на тяхната структура. Предварително receptoral разстройство, причинено от инсулинова резистентност на ранните етапи на секрецията на инсулин, и (или) с патология в превръщане на проинсулин С-пептид и инсулин. Инсулин postreceptor дефект включва датчици активност, които предават сигнала инсулин вътре в клетките, както и тези, които участват в синтеза на протеини, гликоген и глюкоза транспорт.
Най-важните ефекти на инсулиновата резистентност - е хиперинсулинемия, хипергликемия и dislipoproteinemia. При производството на инсулин злоупотреба хипергликемия играе водеща роля и води до постепенното му относителен недостиг. При пациенти с диабет тип 2, компенсаторна потенциал на панкреатичните бета-клетки е ограничено поради генетично увреждане глюкокиназа и глюкозен транспортер GLUT-2. Тези вещества са отговорни за производството на инсулина за стимулиране на глюкозния.
Генериране на инсулин при диабет тип 2 с болестта
Пациенти с диабет тип 2, инсулинова секреция обикновено компрометирани. А именно:
- забавяне на началната фаза на отговора на секретарката на глюкоза натоварване наложи интравенозно;
- намалява и отложи отговора секреторен до използването на смесена храна;
- Повишените нива проинсулин и странични продукти;
- razlazhen ритъм трептения на инсулиновата секреция.
Сред възможните причини за нарушаване на инсулин може да се нарече и основните генетични дефекти на бета-клетки и развитието на вторични разстройства, дължащи се на липо - и токсичност глюкоза. Отиди проучване има за цел да определи и други причини за нарушена секреция на инсулин.
При изучаването на инсулин в предиабетични пациенти, беше установено, че преди да се повишаване на нивото на захар и пост нормални параметри glikoziliravanogo хемоглобина ритъмни трептения на инсулин вече е счупен. Това е да се намали способността на панкреатичните бета-клетки да се отговори на инсулинова секреция връх пикови колебания в концентрацията на глюкоза в кръвта през деня.
Освен това, при пациенти с затлъстяване и инсулинова резистентност в отговор на използването на същото количество глюкоза произвежда повече инсулин от здрави хора с нормално тегло и без инсулинова резистентност. Това означава, че хората с диабет имат предварително секрецията на инсулин, се окаже недостатъчен и е важно за бъдещото развитие на диабет тип 2.
Ранен етап разстройства на инсулинова секреция
Промени в секрецията на инсулин, когато преддиабет се дължи на повишената концентрация на свободни мастни киселини. Това от своя страна води до инхибиране на пируват дехидрогеназа, а оттам и до забавяне на гликолиза. Инхибирането на гликолизата причинява бета клетките до намаляване на образуването на АТР, което е основната спусъка инсулиновата секреция. Ролята на токсичност глюкоза в дефект в инсулиновата секреция при пациенти с диабет (нарушен глюкозен толеранс) се изключва, тъй като хипергликемия все още не се наблюдава.

Глюкоза токсичност - множество бимолекулни процеси, където продължително излишната глюкоза в кръвта води до увреждане на секрецията на инсулин и чувствителността на тъканите към него. Това е друг порочен кръг в патогенезата на диабет тип 2. Може да се заключи, че хипергликемията е не само основният симптом, но също така и фактор за развитието на диабет тип 2 се дължи на действието на феномена на токсичност глюкоза.
За продължителна хипергликемия в отговор на глюкозно натоварване има намаление на инсулиновата секреция. В същото време, отделителната отговор на стимулиране на аргинин дълъг престой напротив засилен. Всички тези проблеми на инсулин се коригират като се поддържа нормално концентрацията на кръвната захар. Това доказва, че явлението на глюкоза токсичност играе важна роля в патогенезата на инсулиновата секреция дефект в диабет тип 2.
Глюкоза токсичност също намалява чувствителността на тъканите към инсулин. Така, за да се постигне и поддържа нормални нива на кръвната захар ще се увеличи чувствителността периферна тъкан на хормона инсулин.
Патогенезата на първия симптом
Хипергликемия - не е само маркер на диабет, но най-важното звено в патогенезата на диабет тип 2. Това нарушава секрецията на инсулин от бета клетките на панкреаса и тъкан поемането на глюкоза, която има за цел да поправи разстройства на въглехидратния метаболизъм при пациенти с диабет тип 2 до нива нормогликемия.
Висока кръвна захар на гладно - това е началото на симптомите на диабет тип 2, която е причинена от увеличаване на производството на захар от черния дроб. Тежестта на нарушения на инсулиновата секреция през нощта е в пряка зависимост от степента на хипергликемия на гладно.
Хепатоцитен инсулинова резистентност - това не е първична недостатъчност, тя се появява като резултат на влиянието на метаболитни и хормонални нарушения, включително увеличаване на производството на глюкагон. При хронична хипергликемия бета клетки губят способността си да реагира на повишаването на нивата на глюкоза в секрецията на намаляване на кръвното глюкагон. Поради това се увеличава чернодробна гликогенолизата и глюконеогенезата. Това е един от факторите, относителна инсулинова недостатъчност циркулация portelnoy кръв.
Допълнително причина на инсулиновата резистентност в нивото на черния дроб счита за инхибиторното действие на мастни киселини на улавяне и интернализацията на хепатоцити инсулин. Прекомерният прием чернодробни свободни мастни киселини значително стимулира глюконеогенезата да се увеличи в продуктите на цикъла на Кребс ацетил СоА.
Освен това, ацетил-СоА, от своя страна, намалява активността на ензим пируват дехидрогеназа. Резултатът е прекомерна секреция на лактат в цикъла Кори (лактат - един от основните продукти за глюконеогенеза). Освен това, мастни киселини инхибират активността на гликоген синтаза ензим
Роля в патогенезата на диабет тип 2, амилин и лептин
При диабет тип 2, амилин, натрупани в Лангерхансови острови под формата на амилоид. Той е включен в регулирането на въглехидратния метаболизъм, регулиране на скоростта на абсорбцията на глюкоза от червата и инхибиране на освобождаването на инсулин в отговор на глюкоза стимулация.
През последните 10 години, той се разглежда ролята на лептин в патологията на метаболизма на мазнините и развитието на диабет тип 2. Лептин - полипептид, който се продуцира от клетки на бяла адипозна тъкан и действа ядро на хипоталамуса. А именно, в вентралната-латерално ядро, отговорен за подаване на поведение.
Секрецията на лептин намалява времето на гладно и увеличаване на затлъстяването, с други думи това е най-регулирани мастната тъкан. Позитивна енергия баланс е съпроводено с нарастване на производството на лептин и инсулин. Последно поведение взаимодействие с хипоталамични центрове, най-вероятно чрез секрецията на хипоталамуса невропептид Y.
Гладно намалява количеството на мастната тъкан и да се намали концентрацията на лептин и инсулин, което стимулира секрецията на хипоталамуса хипоталамуса невропептид Y. на Този невропептидни контрол поведението на хранене, и е силен апетит, наддаване на тегло, натрупване на телесните мазнини, инхибиране на симпатиковата нервна система.
Можете да направите на предположението, че абсолютно или относителен недостиг на лептин води до загуба на контрол върху ingibiruyushego секреция на хипоталамо невропептид Y. Това е последвано от автономната и невроендокринни аномалии, които участват в развитието на затлъстяване.
Патогенезата на диабет тип 2 са много сложен процес. Той играе важна роля инсулинова резистентност, нарушена производството и секрецията на инсулин от хронично повишена глюкоза от черния дроб. При избора на лечение, за да се постигне компенсация на диабет тип 2 и предотвратяване на усложнения трябва да бъде взето под внимание.
Важно е да знаете:
- Какво трябва да знаем за правилното приложение на инсулин?
- Лекарства, които могат да намаляват нивата на кръвната захар
- Ние се отнасяме към диабет билкови лекарства

- Най-честата последица от диабет
Свързани статии
