Средно катаракта - зениците мембрана, които се образуват след отстраняване на катаракта и оптичен значителни пречки, свързани с намаляване на зрителната острота в сравнение с нивото на максималната достигната в резултат на hirurgopleopticheskogo катаракта. Те се развиват в различни моменти след катаракта с различна етиология: вродени, травматични, сложно.
Според хистологични изследвания, вторични катаракти най-често се състои от влакнест съединителната тъкан на различна степен на зрялост на материала на лещата и остатъци капсули пигментни включвания често съдържат новообразуваните съдове. За вторични катаракти, които се развиват при деца, характеризиращ се с пролиферацията на епителната капсула обектив с превръщането му в деликатен фиброзна съединителна тъкан, податливи на дистрофични изменения и Hyalinosis.
Патогенезата на вторични катаракти разнообразна. Една от основните причини за формирането на децата е непълна отстраняването на веществото на обектива и капсулата по време на операция. Важна роля в образуването на вторични катаракти при деца играе регенеративен процес, или по-точно - пролиферацията на епителната капсула. Има две форми на генезиса на катаракта.
Пръстеновидна катаракта се състои от новопроизведени леща влакна атипични сключени остатъци между предната и задната част на капсулата и разположени по периферията. Втората форма (топки Adamyuk - Elshniga) е резултат от вакуоларна дегенерация на пролифериращи епителни клетки, повишено няколко пъти. Те могат да се подготви повърхността на задната капсула, припомня жабешки яйца или prominirovat в предната камера под формата на гроздове. Един от най-често срещаните форми на вторична катаракта е под формата на тънка мембрана, която възниква в резултат на капсула мътност задната леща поради останалите субкапсуларно слой.
При образуването на PCO играе важна роля възпалителния процес. Наличието на ексудат в предната камера заедно с остатъците от веществото на обектива е в основата на развитието на зеницата мембрана.
Пигменти включване е един от най-често открити съставки на вторична катаракта. Те могат да бъдат разкъсани останки от задните сраствания или пигментни частици върху повърхността на филма. Вярно пигмент катаракта, произтичащи от разпространението на пигментния епител на ирис и цилиарното тяло, при децата са рядкост.
Средни катаракта са много варират поради различни етиологичен, патогенетична и клинични фактори тяхното образуване. В зависимост от естеството на зеницата мембрана, отсъствието или наличието и тежестта на сраствания с околните структури, васкуларизация, задния сегмент на окото промени наблюдава различни форми, във всеки отделен случай. Основните от тях са представени в етикетиране, разработени AV Khvatova и NN Arestova (1980) (Таблица. 25).
Таблица 25. Класификация на вторични катаракти при децата
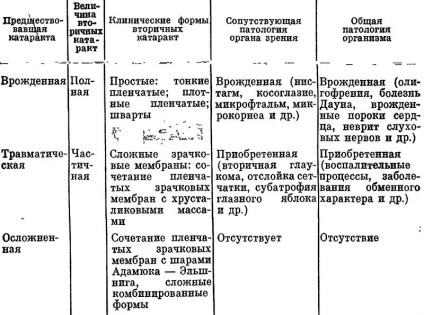
Вторични катаракта може да бъде пълен (заемат цялото пространство на зеницата) и частични, но в зависимост от структурата прости и сложни. Чрез просто по мъгляв зеницата мембрана на различни дебелина и плътност (тънък, плътен, акостиране). Тънък прозрачен зеницата мембрана основно представлява влакнест модифициран задната капсула на лещата. Плътни мъгляв зеницата мембрана груб, непрозрачен, понякога с варовик. Schwarte - силна пролиферация на съединителната тъкан в областта на зеницата, те често са челно към белег роговицата, ириса и цилиарното тяло, често васкуларизирани.
По-често, отколкото просто, има сложни вторични катаракти, които са комбинация от забулващи образувания или с остатъци от материала на лещата, или с топки Adamyuk - Elshpniga. Комбинирани вторични катаракта включват и трите елемента - филмът, изработена лещата и топките Adamyuk - Elshpniga.
Формата на вторична катаракта, неговите клинични характеристики, остатъчен зрителната острота и степента на намаление в сравнение с предварително постигнато са важни при определяне на указания за катаракта и време на операциите на рационален избор на тактика и метод за хирургично лечение.
Хирургично лечение на вторични катаракти, показани на зрителната острота от 0,2 или по-долу, както и значително намаляване на зрителната острота, свързани с наличието на препятствия в зоната на оптично зеница, в сравнение с нивото постига чрез предварително третиране провежда hirurgopleopticheskogo първични катаракта. Въпросът за целесъобразността и приложимостта на отстраняване на вторична катаракта трябва да бъдат разгледани поотделно, като се вземат предвид прогнозите за увеличаване на зрителната острота и риска от развитие на тежки усложнения, дължащи се повтори операцията (често в очите на по-важните изменения, които са възникнали след първата операция).
Необходимо е да се вземат под внимание функционален и анатомичния статус на второто око. Рисковано е вторична катаракта отстраняване на един окото, както и при деца с тежки заболявания другото око. Въпросът за операция в такива случаи трябва да бъдат разгледани поотделно за всеки отделен случай.
Оптимално за отстраняване на вторична катаракта не е термин шест месеца рано след предходната катаракта екстракция (поради риска от следоперативни възпалителни усложнения) и не по-късно от 1 година от датата на образуването на зеницата мембрана поради риска от развитие на амблиопия.
Благодарение на вторични катаракти високо полиморфизъм изисква диференциран подход към избора на най-ефективния метод за хирургическа намеса, в зависимост от клиничната форма на зеницата мембрана и наличието и тежестта на сраствания с околните структури очи.
Когато тънки зеницата мембрани могат да бъдат направени distsiziyu, а премахването на филма, поради факта, че останки от капсулата често може да доведе до рецидив на вторична катаракта. Когато тънки мембранни катаракта се препоръчва да се извърши капсулотомия, soskrebyvaya острие distsizionnogo централната част на чантата.
Пълното отстраняване на плътни и тънки филми, произведени микрохирургични форцепс или кука.
В присъствието на зеницата мембранни сраствания с околните структури предварително изрязани с нож Sato или микро-ножици. При тежки случаи, присъствието на обширни сраствания може да бъде по-подходящо частично отстраняване на вторична катаракта чрез изрязване клапа на различни форми и размери. Повечето лекари отстранени вторична катаракта от зоната на ученик, но има и поддръжници за отстраняването му през базалната coloboma. Възможността за отстраняване на гъста вторичен зеницата мембрана с помощта на използване vitreotomov като бимануално техника, разнообразие от специални инструменти.
С широки сраствания и неперфорирана зеницата произвеждат iridokapsulektomiyu и възстановителни операции - Центрация, създаването на зеницата и ириса с дефекти - iridoplastika. Когато сложни вторични катаракта останки от масов обектив (след предварителна фрагментация cystotomy) и топки Adamyuk - Elshpniga изведени чрез напояване - аспирация и след това се отстраняват мъгляв част от катаракта. в средните операции катаракта се извършва чрез използване на микрохирургически техники при условия на понижено вътреочно налягане, за предпочитане през малки разрези (1.5 до 2.0 mm).
Приложение канюла инструменти позволява работа с съхранява предната камера, че намалява травма. За лечение на вторични катаракти използва успешно лазери, от които най-обещаващите е neodimievy IAG-лазер.
Във връзка с използването на диференцирано хирургически подход, в зависимост от клиничната форма зеницата мембрана, микрохирургическа резултати техника също премахване вторични катаракти е значително подобрена. Според AV Khvatova и NN Arestova (1980), след отстраняване на вторични катаракти, образувани след екстракция вродени катаракта, оптичен ефект, получен в 98.4% от децата, подобряване на зрителната острота се наблюдава при 96% от пациентите. Почти половината от пациентите постигат зрителна острота на 0,3-1,0.
Прогнозата за възстановяване острота вторични катаракти оптичен ефект постига се определя от операцията; ниво на зрителната острота постига в резултат на вродена отстраняване на катаракта, след което се образува зеницата мембрана; наличието и степента на промяна на очите; продължителността на съществуването на вторична катаракта.
Афакия (липса на кристалната леща в окото) може да бъде вродена или настъпи след отстраняване на катаракта. Когато биомикроскопия не е определено парче оптични лещи. В остатъци леща зеницата област на веществото или капсулите могат да бъдат идентифицирани.
В проучването на данните в Purkinje ученик е видима само едно отражение пламък на свещ от предната повърхност на роговицата. Типични дълбоко от леща от окото, предната камера. Iris лишени от опорите, треперене по време на движенията на очите (iridodonesis). Има следоперативна белег на роговицата или региона на роговицата, склерата.
Пречупването средно с 9,0-12,0 диоптъра по-малко от окото, която е с обектив. След отстраняване на вродена катаракта в повечето деца проявяват далекогледство, степента на което, варираща от 1.0 до 18.5 диоптъра, най-често равни 10,0-13,0 диоптъра. Високата степен на далекогледство е по-често в микрофталм. На първо място, след отстраняване на катаракта в значителен брой от пациентите, които имат възвръщаемост на астигматизъм, което намалява или изчезва в рамките на 3-6 месеца след операцията. Афакия острота без корекция е била намалена до няколко стотни.
Намаляване на лечение след отстраняване на катаракта
катаракта лечение при деца, в допълнение към хирургия, последвано от лекарствена терапия включва набор от мерки, насочени към създаване на оптимални условия за виждане и развитие: 1) оптична корекция на афакия, 2) pleoptiku, 3) отстраняване на страбизъм, 4) лечение нистагъм, 5) Orthoptics (указание).
Оптична корекция на афакия
С цел да се създадат оптимални условия за виждане в афакия трябва да се стреми да завърши корекция на рефракцията. Когато се използват очила за корекция на афакия, контакт и вътреочни лещи.
Точки деца предписани въз основа на обективно проучване на субективна рефракция и тестване на преносимостта на корекция, което е възможно при деца на възраст над 4-5 години. В по-малките деца трябва да се ръководи само от резултатите от обективните изследвания. В допълнение към корекцията на афакия да даде, е необходимо да се предписва очила за работа от близко разстояние. Те са склонни към 2-3 диоптъра по-силни и лещи за очила, възложени на разстоянието.
В едностранно корекция афакия очила не може да се използва във връзка с висока степен aniseikonia а (25-35%), което е невъзможно да се възстанови бинокулярно зрение и причинява свръхчувствителност точки. Ако не е възможно да се използват други видове едностранно афакия точки за корекция може да се използва за обучение на (при условие, на разстояние от здравото око).
За корекция на афакия при деца широко използвани контактни лещи, които намаляват размера на aniseikonia. В тази връзка, с тяхна помощ корекция едностранно афакия може да се извърши и по-голямата част от пациентите се постигне възстановяване на бинокулярно зрение. Контактните лещи се използват като едностранен и двустранен афакия. Те се елиминира нуждата за детето да се използват тежки очила; Важно е също така козметичен страна.
Пациентите са по-лесни за носене на меките контактни лещи, изработени от хидроколидната (гел). Меки контактни лещи могат да бъдат приложени възможно най-скоро след операцията, твърди, като правило - не по-рано от шест месеца след операция на катаракта. Трябва да се има предвид, че в някои случаи може да има непоносимост на контактни лещи.
Очното корекция на афакия през последните десетилетия, са широко използвани при лечението на възрастни. Предлагани множество модели на вътреочни лещи: предната камера, задната камера. Чрез закрепване разграничи предната заключваща камера (в iridocorneal ъгъла) на записа на ириса и ириса на капсулата на лещата (iridokapsulyarnaya) към капсулата на лещата (капсулиран). Най-разпространеният ирис-клип-обектива Фьодоров - Захаров (1967).
Имплантирането на изкуствени лещи използва за коригиране на двете едностранно и двустранно афакия.
Най-ефективни, което този вид корекция в едностранен афакия: благодарение на една малка степен aniseikonia (до 2.84%) възстановяване на бинокулярно зрение се наблюдава при 77,4-98% от пациентите.
SN Fedorov и сътр. Препоръчваме да се направи изкуствен имплантиране обектив при деца с високо училищна възраст при стриктни показания. Имплантирането на изкуствен кристална леща е противопоказан при тежки травматични промени в предната и задната части на окото, по-сложно катаракта (вторична глаукома, повтарящи иридоциклит и др.) И в случай на тежки усложнения по време на отстраняване на катаракта.
Лечение на амблиопия неясен произход
Един от основните методи за лечение на амблиопия е директен оклузия, която практически няма противопоказания възраст. Заедно с директен оклузия проведе местен светлинна стимулация на централната фовеята на ретината в метод Avetisova. Въпреки това, с нистагъм, тясна твърдост на ученика, както и при малки деца, този метод не може да се приложи. В тези случаи можете да използвате червен филтър за общо осветена задния полюс на ретината.
Упражнения в локализацията на обекти се извършва с помощта на Localizer-коректор или ambliotrenera. Систематично извършване на учения, които са избрани в зависимост от това на детето възраст, интереси и способности. Тя може да бъде сгъваем мозайки, рисуване, оцветяване и картина на изображението, проследи контурите на чертежи, бродерия, четене.
лечение амблиопия трябва да започне възможно най-скоро след операцията. В неусложнен следоперативен период, то може да бъде стартиран 8-9 дни след операция на катаракта, трябва да бъде интензивно и отнема много време. При деца от предучилищна възраст амблиопия лечение след отстраняване на катаракта се провежда предимно в специализирани разсадници.
В вродени катаракта преди възрастта на детето, което може да бъде направено от една операция веднага след откриване на заболяването трябва да вземе мерки за предотвратяване на амблиопия - мидриаза и провеждат подходящи упражнения.
лечение на страбизъм
Оперативно лечение на кривогледство при деца с афакия има две цели: 1), за да промените позицията на окото, за да се създаде по-благоприятни условия за pleoptic лечение; 2) определя козметичен дефект. Показания за лечение на страбизъм хирургически набор индивидуално въз основа на степента на отклонение на очите, постигнатите резултати катаракта острота, тежест едновременното променя орган на зрението, изминалото време след операцията.
Orthoptic лечение се провежда предимно при деца: 1) с посттравматичен едностранно афакия в контакт или вътреочно корекция; 2) Двустранен афакия, появяващи се след отстраняване на катаракта zonulyarnyh. Orthoptic третиране е показан в зрителната острота е не по-ниска от 0,2-0,3 на лошо око и тъй като липсата на изрично нистагъм.
лечение нистагъм
терапевтичните дейности на нистагъм система включва оптична корекция на афакия, pleoptic лечение, лекарствена терапия и хирургия на очен мускули.
Avetisov ES Ковалевски EI Khvatova AV
Свързани статии
