трансплантация на сърце
Трансплантация на сърце - е хирургична интервенция, включва подмяна на сърцето пациента за здравето. Здраво сърце се отстранява от починал донор без сърдечна патология. Просперираща първата сърдечна трансплантация извършена през 1967. Тя прекара своя лекар, Кристиан Бърнард, пациент с "ново сърце" е живял в продължение на 18 дни. След това, лекарите са подобрени в областта на трансплантацията. Сега, в много страни по света се извършват този вид операция за трансплантация на сърце, обаче, най-много най-добри резултати досега в сърдечната Над 80% от хората, които са имали трансплантация на сърце, да водят пълноценен живот за над 11 години.
Показания за трансплантация на сърце:
Обикновено е необходимо в такава операция, пациенти с тежка форма на болестта на етапа на декомпенсация. Най-честите причини:
- сърдечна аневризма
- Декомпенсирана сърдечна недостатъчност
- ритъм (аритмии онези форми, които не отговарят на консервативен и др. Лечението)
- Кардиомиопатия с различна генеза
- Неоплазми на сърцето, неподатливи към хирургия
- Тежка вродено сърдечно заболяване.
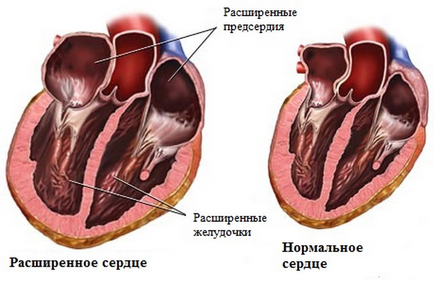
Има редица ограничения за трансплантация на сърце. Сред тях са абсолютно и относително.
Абсолютни противопоказания:
- ARI или обостряне на хронични заболявания
- необратим полиорганна недостатъчност
- тромбофлебит
- остра белодробна хипертония
- имунни заболявания
- Етап III затлъстяване
- наличието на рак патология
- психични разстройства, включително злоупотребата с наркотици и алкохол
Пациенти, които правят трансплантация на сърце, да бъдат дисциплинирани и педантично, назначени да вземат всичките си лекарства и спазване на предвидените режима.
Относителни противопоказания:
- инсулин-зависим захарен диабет
- влошаване на стомашна язва или язва на дванадесетопръстника
- анамнеза за инсулт
- изразена атеросклероза на долните крайници
- вирусен хепатит С и D
Получаване, оперативна техника

Обикновено пациентите, нуждаещи се от трансплантация на сърце, от дълго време се състои в списъка на чакащите. Обикновено дарителят е човек със здраво сърце, за предпочитане по-малко от 60 години, с фиксирана смърт мозък, интервалът от време след смъртта, което позволява да се извърши вземане на проби от сърцето, е изключително малка, т.е. донора трябва да бъде в близост до специализирана агенция. Докато чакате донор сърцето, получателят е у дома или под наблюдението на лекари. Някои пациенти установяват механично сърце, той се нарича изкуствен стомахчета на сърцето - индивидуално жилищно строителство, което да стабилизира сърдечния работа и помага да се удължи времето до трансплантация. Изкуственото сърце е установена при пациенти с остра сърдечна недостатъчност, например, пациенти с миокардит или при пациенти с бързо развиващата се сърдечна недостатъчност клиника или пациенти, които по някаква причина е невъзможно да трансплантация.
Изкуственото сърце е от два вида. Най-известните машини SyncardiaCardiowes, удължава живота на пациента преди трансплантацията на органи. Е най-новият модел на изкуствено сърце, се използва широко в много кардиологични клиники по целия свят.
Вторият тип е предназначен за продължителна употреба, той е напълно в тялото на пациента и се нарича AbioCorTAH.
операция Трансплантация на сърце се извършва под обща анестезия. Гръдния кош се отваря, големи съдове са изолирани и свързани към сърце-бял дроб машина. Следващата стъпка е да се премахнат сърцата, преминава през възходящата аорта, белодробната артерия и предсърдията и сърцето се отстранява. След това, трансплантация донор сърцето, зашит атриум на донора и реципиента, образуван анастомоза на възходящата аорта и белодробната артерия. Последният етап - е затваряне извън белия дроб машина и рана в слоеве на гърдите. операцията е описано по-горе, се нарича ортотопичен (позиция на донора сърцето в обичайното място).
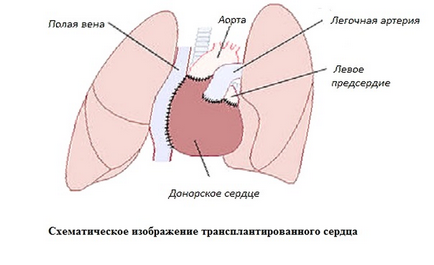
Наред с горното, има хетеротопната метод за трансплантация. Сърцето се намира в атипична място, обикновено в областта на шията, поне в плевралната кухина или тъканите на бедрата. При този вид трансплантация на сърдечния мускул не се чувства хемодинамично натоварване. Аортни клапи, са затворени и сърцето снабдени с кръв чрез циркулацията на получателя кръв. След операцията пациентът е в отделението за интензивно лечение, получава immunnosupressivnuyu терапия за предотвратяване на отхвърлянето на новото сърце и запазването на неговите функции.
За 2-3 седмици, пациентът е в болницата и след това освободен за амбулаторно лечение и медицинско наблюдение. Най-сигурният начин да се изключи наличието на отхвърляне процеси в тъканите на трансплантираното сърце - за извършване на биопсия на сърдечната тъкан. Процедурата се извършва под местна упойка. Чрез пункция в ингвинална артерия въведена проводници и разширяване на сърцето, една малка част от ограда извършва специален инструмент и манипулиране на тъканта е завършена. След това пробата се изпраща в лаборатория, където се оценява на проба за присъствието на отхвърляне и етап. Процедурата се извършва в първите 15 дни след операцията, и може да се извърши до 6 или повече пъти през първата година.
Прогнозата след трансплантация на сърце
Трансплантиран, ново сърце, не само прави възможно да се живее напълно човешки, но и удължава живота. В рамките на четири години след трансплантацията, степента на преживяемост пациенти е 80%. Благоприятна прогноза зависи от пациента. Пациентите трябва да са в съответствие с всички препоръки, предписани да предприеме всички лекарства, както е предписано, да водят здравословен начин на живот, редовно се вижда от кардиолог, за разширяване на упражняване във връзка с лекар физиотерапевт.
Свързани статии
