Ларингоспазъм (фигура 130). - малък пълно или частично затваряне на глотиса, което е резултат на спазъм или парализа на гласните струни.
Най ларингоспазъм рефлекс се появява чрез механично стимулиране на горните и долните ларингеални нервите (канал, ларингоскоп, бронхоскоп, ендотрахеална тръба, а операциите на врата инструментална екипировка, щитовидната жлеза, гръдни органи на кухина). Причината може да бъде раздразнена ларингоспазъм лигавицата на ларинкса, трахеята и бронхите химикали (изпарения етер, циклопропан, киселини, основи), хранителни частици, слуз, кръв и стомашни съдържание. Reflex причинява ларингоспазъм може да възникне от различни органи на гърдите и корема когато травматизиращият време на операция.
Ларингоспазъм манифест стридор (засилено движение на гръдния кош, с участието на мускулите аксесоари, скърцат по време на принудителното вдъхновението с непълна спазъм на гласните струни, в пълен размер - липса на дихателни звуци).
Бързо нарастващото цианоза, възбуда се заменя със загуба на съзнание и гърчове. Понякога ларингоспазъм изчезва по себе си под влияние на повишена рСОг. Подобен клинична картина може да се получи с двустранна парализа на задния пръстен-аритеноидния мускули, намаляване на което води до отглеждане на гласните струни. Същото се случва, когато спазъм на напречна и наклонена аритеноидния и страничните пръстен-аритеноидния мускули, гласните струни са затворени.
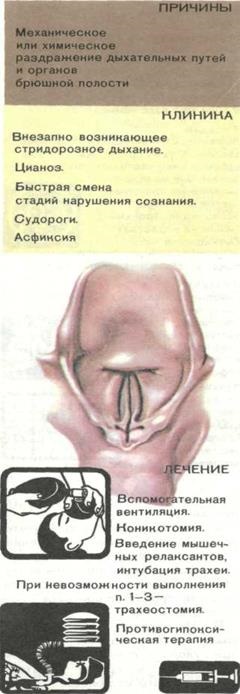
Ако спазъма е решен в рамките на няколко минути, тя се развива асфиксия смърт.
Принципи на спешно лечение са показани на Фиг. 130.
Bronhiolospazma. Bronhiolospazm (фиг. 131) е остри и продължителни мускулна контракция бронхиолите neischerchennoy стена тъкан и малките дихателни пътища в резултат на което техните лумен намалява значително, до пълно запушване. Това допринася за подуване на лигавицата на бронхите и бронхите, както и повишена секреция на слуз поради смущения на микроциркулацията в стените на дихателните пътища, със силно намаляване neischerchennoy венули мускулна тъкан се прехвърля с повече от артериоли. В резултат на изтичане на кръв от капилярна практически спира. DG увеличава, и течната част на кръвта се филтрира в стената на тъканта бронхиоларен.
Bronhiolospazm основният патогенетичен точката на бронхиална астма.
Остра дихателна недостатъчност се проявява главно по време на атаката, и особено bronhiolospazma - астматично състояние.
Фиг. 131. Причини, симптоми и лечение на bronhiolospazma.
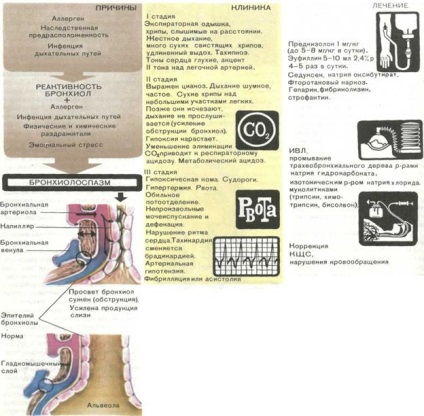
В патогенезата на дълго bronhiolospazma нарича астматично състояние, главната роля се играе от внезапно появяващи или увеличаване на блокада # 946; адренергични рецептори бронхиолите и бронхите, което не причинява окончателно установени. Въпреки това, хипоксия, хиперкапния и увеличение ацидоза # 946; адренергичен блокада и подкрепа, така bronhiolospazm.
По време на остра дихателна недостатъчност, със статут астматикус три етапа:
I - относителна компенсация;
II - увеличаване на дихателна недостатъчност;
III - хипоксия кома.
Етап относителна компенсация. МР може да се увеличи, но поради тахипнея намалява, което води до намаляване на алвеоларна вентилация и намалена степен FOEL актуализация. В допълнение, има неравномерно вентилация на отделните светлите зони. Това комбинирано с тахипнея значително увеличава обема физиологичен мъртво пространство съотношение и смущения между вентилация и перфузия. Бързо отстраняване на СО води до респираторна алкалоза. Подобряване на софтуер дължи на повишеното работата на дихателната мускулатура и производство на катехоламини с недобра вентилация на алвеоларен пространство е причина за хипоксия.
Етапът на увеличаване на дихателната недостатъчност състояние на пациентите се влошава поради прогресивна обструкция поради дифузен хипоксия лигавицата свещи лумена на бронхите и бронхиолите.
В етап III - хипоксична кома - възникне генерализирани припадъци, стебло (нистагъм, кривогледство) и други симптоми на състоянието на терминала.
Лечение на пациенти с астма състояние трябва да се провежда по отношение на етапа на патологичния процес.
В етап I с изключение на посоченото на фиг. 131 събития изисква нормализиране на водния баланс. За тази цел се прилагат 5-10% глюкозен разтвор с инсулин reopoligljukin, gemodez (общ обем на течност - до 2-3 литра на ден). Интравенозни течности, получени не само за нормализиране на метаболизма на вода-сол, но също така и за втечняването на слюнка, което улеснява неговото евакуация и помага за възстановяване на проходимостта на бронхите. За подобряване на дренаж функцията на бронхиална инхалация муколитици допълва интрамускулно приложение на 50 мг трипсин в 5 мл 0.5% разтвор на новокаин 2-3 пъти на ден.
Adrenostimulyatorov (izadrin, alupent) трябва да се прилага внимателно, тъй като пациентите обикновено са многократно използване на тези лекарства за развитието на астма състояние.
Висока ефективност се различава епидурална анестезия. Епидурална катетеризация пространство на нивото на L, и се прилага чрез катетър 10-15 мл 2% разтвор trimecaine всеки 60-120 минути или чрез непрекъсната инфузия (8-10 капки на минута). Епидурална анестезия трябва да бъдат продължени за 1.5-3 дни. По този начин се отстранява патологична активност на мускулите и жлезисти клетки на бронхите и бронхиолите.
Епидурална анестезия могат да се използват при отсъствие на компенсаторни напрежение изразени сърдечно-съдовата система (хипертония, тахикардия).
За намаляване на оток на дихателните пътища лигавица на фона на интравенозна инфузия течност се използва, и диуретици (фуроземид - 20-40 мг Uregei - 50-100 мг).
В етап II допълнение към тези дейности са показани:
1) Корекция на метаболитна ацидоза (99) и електролит състава на кръвната плазма (80) ..;
2) промиване на дихателните пътища от бронхоскопия под анестезия, аспират слуз промивка (налива в дихателните пътища чрез разтвор ендотрахеална тръба хидрогенкарбонат, натриев хлорид муколитици - 10-20 мл; общо количество от разтвор може да бъде до 1.2 литра на ден) ;
3) хепарин, фибринолитични агенти (fibrinolysin, streptaza);
4) на вентилатора, ако повече импулс 140 на минута, повече от 8,0 кРа, рСОг, PG-малко 5,33 кРа, рН на артериалната кръв е по-малко от 7.3. IVL провежда, ако бронхоспазъм конвенционални терапии са неефективни за 10-12 часа абсолютна индикация за използването на този метод е "мълчание" дял една лека или съществени части на белите дробове .;
5) сърдечни гликозиди (уабаин 0.05% разтвор на 0.25 0.3 мл 2-3 пъти дневно чрез интравенозна инфузия).
Ftorotanovy анестезия е противопоказано поради риска от хемодинамични усложнения (артериална хипотония).
В етап III извършва всички дейности за борба хипоксия и заболявания на кръвообращението (стр. 118). Вентилатор показано на всички пациенти в тази стъпка. Когато bronhiolospazme приемлива в създаването на високо налягане на дихателната система (7,84- 9,80 кРа), използването на по-големи дихателните пътища (0.8-1.2 L) и минути (30-35 л) обеми. Създаване на отрицателно налягане (активен издишване) не се препоръчва. обмен на газ е подобрена чрез режим на дишане с постоянно нарастващ натиск крайния експираторен. IVL промивка комбинира с трахеята и бронхите. След отстраняване на бронхиална обструкция и респираторна вентилация минути обем и налягане на дихателните пътища трябва да се намалява постепенно. Преходът от механична вентилация на спонтанна трябва да се извършва постепенно, редуващи се периоди на самостоятелна и изкуствено дишане. Една от индикациите за продължаване на влошаването на механичната вентилация вентилация и апнея, дори и след спонтанна вентилация On.
През последните години, имайте предвид високата ефективност на инсулин шок в прекъсването на астматично заболяване.
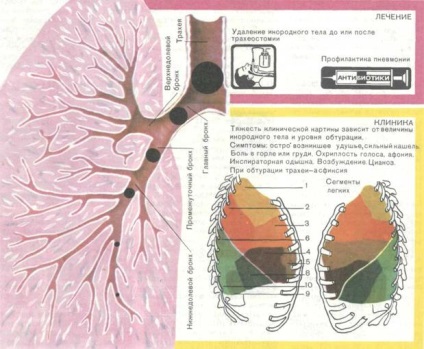
Вдъхновение чужди тела. Остра стеноза на дихателните пътища, причинени вдъхновение твърди и течни чужди тела. Тежестта на клиничната картина зависи от нивото на чуждо тяло и обтурация. Понякога чужди тела, които пречат на преминаването на въздух, което води до остро възпаление, оток и стеноза на дихателните пътища.
Диагнозата се поставя въз основа на историята, клинична картина, медицински изображения, както и на ларинкса-бронхоскопия. Когато се инжектира в трахеята и бронхите твърдите частици клинично наблюдавани два етапа: 1) внезапно задушаване когато обект засяда за известно време в гласните струни, и 2) остра кашлица възбуждане при преминаване на чуждо тяло в трахеята. След това, обектът прониква в един от бронхиалните това неоклузивна, което води до развитието на ателектаза на белодробен лоб или сегмент (фиг. 132).
Фиг. 132 клиника и лечение на запушване на синдром интратрахеално.
Най-опасните едно вдъхновение течни чужди тела е аспирация на стомашно съдържимо (синдром на Менделсон е). При контакт с киселинни стомашно съдържимо в респираторния тракт предизвиква внезапна астматичен пристъп задушаване поради бронхоспазъм общо от лигавица химически възпаление на дихателните пътища. Вдишване на стомашен сок с рН 2,5 шок придружено с последващото развитие на белодробен оток. По-късно, тези пациенти са имали тежка перибронхиален инфилтрация и интерстициална пневмония.
Интензивна терапия е незабавно премахване на съдържание: аспирация, бронхоскопия, промивка. Бронхоспазъм закачен M-cholinolytics (атропин сулфат) и # 946; -adrenomimetikami (euspiran, alupent). Институт развитие terstitsialnogo оток и ателектаза предупреди вентилация с положително налягане или спонтанно дишане устойчивост на издишване, големи дози глюкокортикоиди (преднизолон 5 мг / кг i.v.) и инхалиране на алкални разтвори на хепарин. BCC попълнете rheopolyglucin, предпазва от развитието на дисеминирана интравазална коагулация.
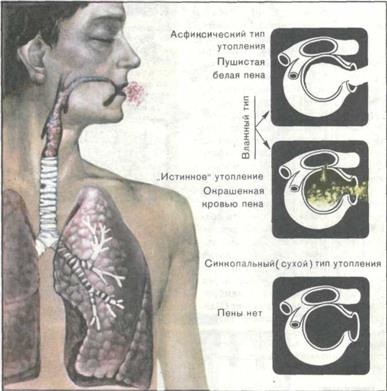
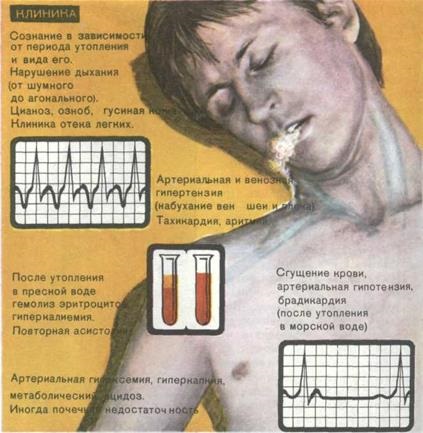
В истински удавяне попадне вода в белите дробове не го правят веднага, но след кратко апнея. Възбуждане (страх) излезе отчаяни опити да доведе до прекомерно вентилация, резки промени в честотата и дълбочината на дишането ритъм. Резултатът е най-неволни дишане под вода, хиперкапния и увеличение хипоксия. Увеличаването на налягането в белодробната артериална система поради хипоксия, хиперкапния, повишено освобождаване на катехоламини и рефлекс отговорите на заболяване на дихателните пътища, респираторен изостря и хемодинамична, което води до развитието на комбинирания (дихателната и метаболитен) ацидоза. Хипоксия и ацидоза предизвиква повръщане и стомашни съдържание с вода се аспирира в трахеобронхиалното дърво. Този факт е от голямо значение за ефективността на postresuscitational интензивно лечение и прогноза, тъй като държавната спаси postresuscitation усложнява от развитието на синдром на т.нар Менделсон е.
В истински удавяне в клиничната картина са три периода - началото, атонален и клинична смърт. В началния период на съзнание и волевите движения са запазени. Засегната не отговарят адекватно на ситуацията. Някои от тях се инхибира до сънливост, различни - немотивирана активен. На кожата и лигавиците цианотични. Винаги маркирани тръпки. Шумно дишане, често с пароксизмална кашлица. Pulse често, повишено кръвно налягане, повръщане.
В атонален период няма съзнание, но дишането и сърдечната дейност все още е запазена. цианоза на кожата и студено. Носа и устата разпределени розова пяна. Дишането е рядка, периодично, с характерни конвулсивни ридания. Pulse рядко аритмия, определено само на големи плавателни съдове. Подкожните вени на врата и предмишниците набъбнали. Зеницата и роговицата рефлекси са бавни. Причиняваща.
През периода на клинична смърт се появява специфични симптоми (фиг. 133).
Когато му вярно или asfiksicheskom механизъм смърт наблюдава "синьовиолетова цианоза" устата и носа, разпределени сива или цветна кръв пяна. Когато синкоп механизъм изразен кожата бледност (генерализирана спазъм на периферните съдове), пяна линия.
След възстановяването на сърдечната дейност и дишането съзнание се връща не само поради мозъчен оток поради хипоксия, наблюдава белодробен оток, бронхоспазъм, ателектаза, синдром на Менделсон е.
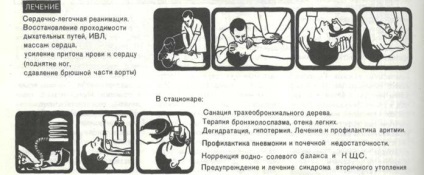
Фигура 134 клиника и лечение на удавяне.
Възможна повторно спиране на сърдечната дейност.
Морската вода gipertonychna по отношение на кръвната плазма, така че не прониква алвеоларния-капилярната мембрана. Кръвта се пренася от морска вода Na + и други електролити, и кръв в морска вода попълнено алвеоли дифундира протеини и вода. Това води до намаляване на образуването на кръвни съсиреци и BCC, изразена хипотония, брадикардия, счупен кръв реология.
Свързани статии
